Konservative Orthopädie – unsere Leistungen
Orthopädische Praxis – Facharzt Dr. med. Kai Weichel
Hier finden Sie einen Überblick und ausführliche Informationen zu unserem gesamten Leistungs-spektrum.
Unsere Orthopädische Praxis bietet Behandlungen und untersuchen in den Bereichen (konservative) Orthopädie, Chirotherapie, Sportmedizin und Akupunktur an. Wir behandeln Patienten mit verschiedenen Erkrankungen des Bewegungssystems (Wirbelsäule, Gelenke, etc.).
Unser Behandlungsspektrum deckt dabei auch verschiedene Maßnahmen der konser-vativen Therapie ab. Unser Ziel ist es, unnötige operative Eingriffe zu vermeiden und Schmerzen zu-nächst durch gezielte Schmerztherapie entgegenzuwirken. Gerne können Sie zu uns in die Praxis kommen, wenn Sie eine zweite Einschätzung benötigen.
Auch als Selbstzahler haben Sie die Möglichkeit von unserem Leistungsspektrum zu profitieren. Sollten Sie Fragen zu unseren Leistungen oder zum Thema „konservative Behandlung“ haben, beraten wir Sie jederzeit gerne!
Die Wirbelsäule ist die Stütze des menschlichen Skeletts, sie trägt die Last des Körpergewichtes. Die Wirbelsäule besteht aus 32 – 35 Wirbeln: 7 Halswirbeln, 12 Brustwirbeln, 5 Lendenwirbeln und dem Kreuzbein (bestehend aus 5 – 7 zusammengewachsenen Wirbeln) und dem Steißbein (bestehend aus 2 – 4 zusammengewachsenen, verkümmerten Wirbeln am Ende der Wirbelsäule.)
Die Wirbelsäule zeigt in der Seitenansicht eine doppelte S-Form, welche eine bessere Abfederung bewirkt. Die Wirbel nehmen in Richtung der Lendenwirbelsäule an Größe und Stabilität zu, da sie durch das Schwerkraftgesetz und der Tatsache, dass der Mensch aufrecht geht, und zum Rumpf hin immer mehr Gewicht zu tragen hat.

Mit Ausnahme der ersten beiden Halswirbel (Atlas und Axis) sind alle Wirbel wie folgt aufgebaut: Wirbelkörper (liegt vorne) und Wirbelbogen (nach hinten gerichtet); der Wirbelbogen umfasst das Wirbelloch, das ausgefüllt wird vom Rückenmark.
Zwischen den einzelnen Wirbeln liegt zur Pufferung die Bandscheibe, welche aus einem gallertartigen Kern und einem bindegewebigem Faserring besteht. Am Wirbelbogen befinden sich mehrere Fortsätze – 1 Dornfortsatz, 2 Querfortsätze und 4 Gelenkfortsätze – die die Wirbel miteinander verbinden und die Wirbelsäule beweglich machen.
Eine der häufigsten Erkrankungen der Wirbelsäule sind Bandscheibenschäden – Bandscheibenvorwölbungen (Protrusionen) oder Bandscheibenvorfälle (Diskusprolaps). Hier liegt meist durch Abnützung und Fehlbelastung, durch falsche Haltung etc. eine Ermüdung des bindegewebigen Anteils der Bandscheibe vor. Kommt es zu einer Topbelastung, reißt der Faserrring und der gallertartig Kern der Bandscheibe rutscht nach vorne in den Spinalkanal, und drückt auf das sich dort befindende Rückenmark – es kommt zu einer akuten Schmerzauslösung. Das Rückenmark liegt wie ein Seil, einem Rohr, dem Spinalkanal. Bei Bewegungen des Kopfes wird dieser Nervenstrang auf und ab bewegt und „schrammt“ an den herausgetretenen Bandscheiben vorbei. Durch diesen Reibeeffekt kommt es zur Schmerzauslösung, zu Schwellung und Muskelverspannung und dadurch zu Bewegungseinschränkung. Der Nerv kann aber nicht nur irritiert werden, bei schweren Bandscheibenvorfällen kann der Nerv abgedrückt werden – es kommt zu Ausfallerscheinungen, die der Neurologe über die Nervenleitströme messen kann – dieses EMG (Elektromyelogramm) entscheidet letztendlich, ob eine Operation schnell durchgeführt werden muss.
Eine weitere Erkrankung der Wirbelsäule ist die Spinalstenose, bei der das „Rohr“, der Spinalkanal, in dem das Rückenmark eingebettet ist, anlagebedingt oder verschleißbedingt einen kleinen Durchmesser hat und wenig Platz für das Rückenmark ist – deshalb kommt es auch in diesem Fall häufig zu Nervenirritationen.
Die Skoliose (Verbiegung der Wirbelsäule) – die anlagebedingt oder durch schlechte Haltung auch erworben sein kann.
Bei sportlicher Tätigkeit ist der menschliche Körper, je nach Sportart, vielfältigen Maximalbelastungen ausgesetzt, die dementsprechend zu einem breiten Spektrum von Verletzungsarten führen können.
Dabei werden häufig Knochen, Gelenke, Muskeln, Bänder, Knorpel und Menisken beschädigt. Durch diese Verletzungen kommt es im Verletzungsbereich meist zu Hämatomen, Schwellungen und Bewegungseinschränkungen, die den Heilungsprozess verzögern.
Im Leistungssportbereich ist es das Ziel, den verletzten Bereich möglichst schnell zum Abschwellen zu bringen und die betroffenen Bereiche so schnell als möglich zu mobilisieren.

Dies kann z. B. mit Lymphdrainagen, Krankengymnastik, Elektrotherapie, Ultraschalltherapie, Tiefenlasertherapie, Magnetfeldtherapie und Eisbehandlungen sowie im Bedarfsfall der Gabe von Enzympäparaten oder abschwellenden Medikamenten erreicht werden.
Bei Bandverletzungen wird das verletzte Gelenk entweder mit jeweiligen Schienen oder funktionellen Tape-Verbänden ruhiggestellt. Dadurch erhält der Patient im geschädigten Gelenk Stabilität und mit einem gewissen Bewegungsspielraum, der ihm durch diese Versorgung bleibt, die Gewissheit, weniger Muskelsubstanz zu verlieren.
Bei Fraktur kommt es auf die Art der Fraktur an, welche Versorgung angezeigt ist. In den meisten Fällen jedoch ist hier eine Kunststoff- „Gips“-Versorgung angezeigt. Intensive Krankengymnastik und Muskelaufbautraining sowie andere Therapiearten beschleunigen den Heilungsprozess.
Chronisch, degenerative Erkrankungen – Arthrosen
Sie entstehen meist mit zunehmendem Alter oder bei übermäßiger Belastung von Gelenken. Im Laufe der Jahre nimmt die Elastizität der Knorpelschutzschicht an den Gelenkflächen ab, auch die Gelenkschmiere (die für eine gute Gleitfähigkeit sorgt) verliert an Elastizität.
Dadurch kommt bei Bewegung, vor allem unter dem Druck des Körpergewichtes, ein großer Reibeeffekt auf die schützende Knorpelschicht im Gelenk – Knorpelteilchen werden abgerieben und die glatte Gleitschicht bekommt immer mehr Furchen.
Das Knie hat als Zusatzpuffer an der Außen- und Innenseite noch einen Meniskus (ähnlich einer Orangenscheibe), der durch nicht gleichmäßigen Gleitvorgang des Gelenkes mehr Druckbelastung ausgesetzt wird und schneller verschleißt. Es können dadurch Einrisse entstehen somit ist beim Knie dann ein weiterer Puffer verschlissen. Dies führt mit der Zeit zu immer mehr Abrieb des Knorpels bis hin zu stellenweise völligem Abbau des Knorpels – der Knochen liegt dann ungeschützt blank. Die Knorpelschicht enthält keine Nervenzellen – der Knochen jedoch schon, d. h. kommt Druck (z. B. durch Körpergewicht) auf einen mit Knorpel überzogenen Knochen, wird kein Schmerz ausgelöst, bei Druck auf einen ungeschützten Knochen senden die Nervenzellen Schmerzsignale – das Gelenk tut weh!
Durch die Unebenheiten an den beschädigten Gelenkflächen kommt es zu mehr Reibung, dadurch entsteht häufig ein Reizzustand im Gelenk mit Schwellung, Gelenkergüssen und Bewegungseinschränkung. Bei völligem Abbau des Gelenkspaltes kommt es zu Deformierungen der Knochen und zu einer völligen Einsteifung des Gelenkes – hier kann nur noch eine operative Versorgung mit einem künstlichen Gelenk (Totalendoprothese Knie/Hüfte etc.) helfen.
Entzündliche Gelenkerkrankungen – Arthritis
Die häufigste Erkrankung dieser Gruppe ist die chronische Polyarthritis = rheumatoide Arthritis. Sie beginnt oft zwischen dem 30. und 50. Lebensjahr. Frauen sind dreimal häufiger betroffen als Männer. Der Auslöser der rheumatoiden Arthritis ist nicht bekannt.Wahrscheinlich führt ein gestörtes Immunsystem zur Erkrankung . Bekannt ist, dass oft eine erbliche Belastung eine Rolle spielt.
Bei der rheumatoiden Arthritis treten immer wieder akute Schübe auf – hierbei werden über die Blutbahnen Entzündungszellen zum Gelenk transportiert, wobei die gelenknahen Blutgefäße poröser werden. So gelangen Flüssigkeiten und Entzündungszellen in die Gelenkhöhle und die Gelenkinnenhaut wird verdickt. Das Gelenk schwillt an und ist überwärmt – es kommt zu einer deutlichen Bewegungseinschränkung. Durch häufig auftretende Entzündungsschübe mit Schwellung und Bewegungseinschränkung führen zu einem schnellerem Verschleiß der Knorpelschutzschicht der betroffenen Gelenke und schließlich zu einem Aufbrauchen des Gelenksspaltes mit nachfolgenden Deformierungen der gelenkbeteiligten Knochen und dadurch bedingter Einsteifung der Gelenke. Bei der rheumatoiden Arthritis sind bevorzugterweise Finger-, Zehen-, Kniegelenke betroffen, seltener Hüftgelenke oder Wirbelsäule. Auch Binde- und Stützgewebe können befallen werden.
Traumatische Gelenkerkrankungen
Bei Unfällen mit Gelenkbeteiligung kommt es häufig zu Knochenbrüchen, Bänderrissen, Kapselläsionen sowie Knorpelverletzungen oder Meniskuseinrissen beim Knie.
Nach solchen Traumen bleiben oft unfallbedingte Schäden (= posttraumatische Schäden) durch eine falsche Statik nach Knochenbrüchen (Fehlstellung an der Bruchstelle), Instabilität von Gelenken nach Bandverletzungen und dadurch mehr Abrieb von Knorpelschutzschicht. Somit kommt es zu mehr Verschleiß – einer posttraumatischen Arthrose.
Osteoporose ist eine Erkrankung, bei der Knochengewebe abgebaut wird. Der Knochen wird dadurch porös und brüchig.
Wie kommt es zu einer Osteoporose?
Verschiedene Ursachen können zu einer Kalksalzminderung im Knochen führen: – ernährungsbedingt, wenn der Pat. keine calciumreiche Kost (Milch, Käse, Joghurt, Quark etc.) zu sich nimmt. (z. B. bei einer Allergie gegen Milch). – bei wenig körperlicher Bewegung – auch eine längere Einnahme von bestimmten Medikamenten, wie z. B. Cortison, kann zu einer Kalksalzminderung führen.
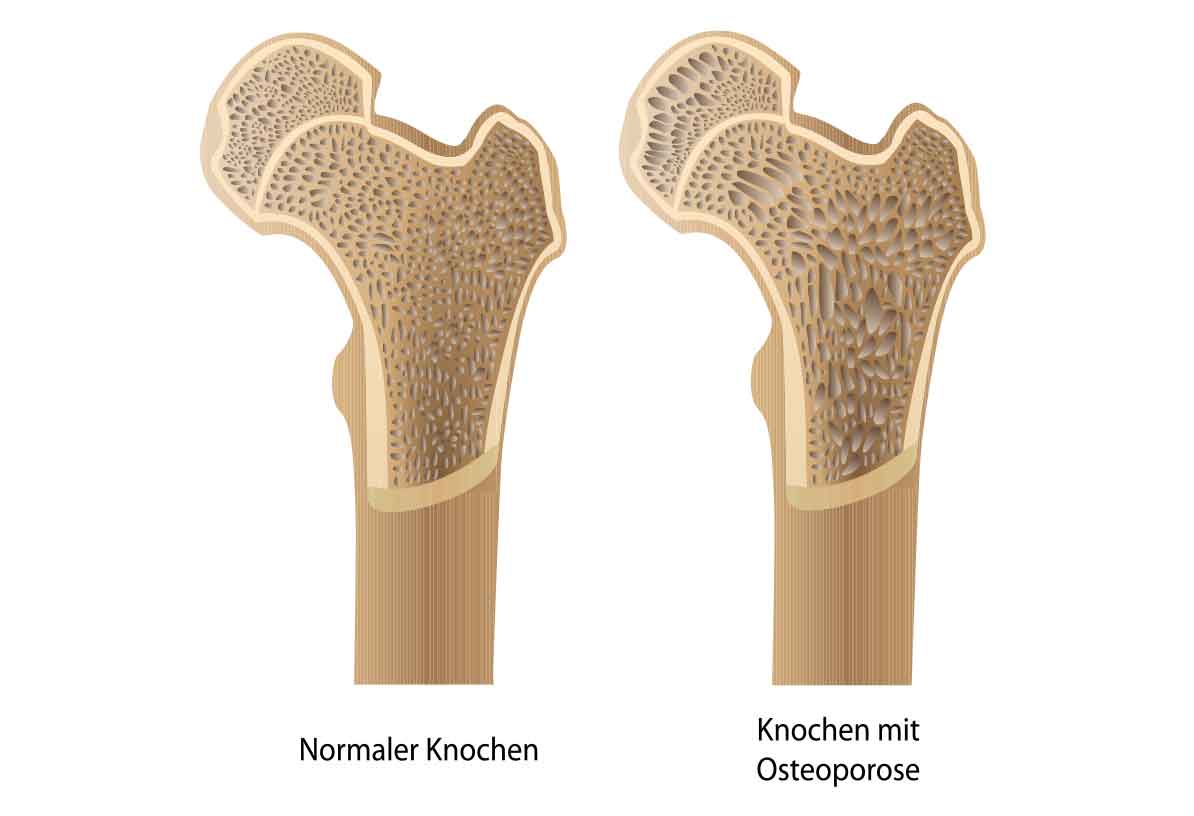
Formen der Osteoporose
Primäre Osteoporose: a) wie z. B. postklimakterische Osteoporose – Typ-I-Osteoporose Hier sind Frauen betroffen, bei denen im Klimakterium (Wechseljahre) hormonelle Defizite (Östrogenmangel) auftreten und das Calcium dadurch nicht richtig im Stoffwechsel aufgenommen und im Knochen eingelagert wird – es kommt zu einer Kalksalzminderung.
b) senile oder Altersosteoporose – Typ-II-Osteoporose Sie tritt meist ab einem Alter von ca. 70 Jahren auf und betrifft Frauen und Männer.
Sekundäre Osteoporose: Tritt als Begleiterscheinung anderer Erkrankungen auf, wie z. B. bei Magersucht, Alkoholismus (hier werden die Osteoblasten = Knochenzellen) beschädigt. Fehlbelastungen durch z. B. Lähmungen oder auch durch längere Schwerelosigkeit im All
Therapiemöglichkeiten:
Je nach Ursache: calciumreiche Ernährung, Calciumgabe und evtl. Vit. D Calcitoninpräparate, Bisphosphonate. Einstellung des Hormonspiegels bei Frauen durch den Gynäkologen oder Endokrinologen Osteoporosegymnastik und allgemein viel Bewegung. Vorsorgeuntersuchung: Knochendichtemessung (in unserer Praxis möglich)
Diese Ohrgeräusche, die der Patient so wahrnimmt, als würde es sie wirklich geben, können als Pfeifen, Rauschen, Brummen oder Klingeln auftreten. Als Ursache dieser Geräusche kommen unterschiedliche Erkrankungen in Frage, wie z. B. Erkrankungen im Kopfbereich, in den ohrnahen Geweben oder direkt im Hörsystem.
Auch bei Störungen des Blutflusses im Kopf-/Halsbereich (Carotis) können solche Ohrgeräusche auslösen. Sie treten manchmal als Begleiterscheinung der Meniérekrankheit auf, mit Schwerhörigkeit und Schwindel. Häufig tritt Tinnitus als Reaktion auf Stress auf.
Diese Ohrgeräusche können phasenweise, aber auch als konstantes Geräusch auftreten. Es ist schwierig die Ursache herauszufinden. Erst müssen vor allem die Hörtests gemacht werden – falls hier Anzeichen für die Ursache des Tinnitus zu finden sind, wird der HNO-Arzt meist Infusionen mit durchblutungsfördernden Medikamenten und zur Abschwellung Cortison geben.

Werden Störungen im Bereich der Halswirbelsäule als Auslöser diagnostiziert, kann man mit physikalischer Therapie (vor allem der craniosacralen Osteopathie), sowie Krankengymnastik und Massage zur Beseitigung der Muskelspannung häufig eine Verbesserung des Beschwerdebildes erreichen.
Bei Patienten, bei denen man annimmt, dass die Ursache mehr aus dem seelischen Bereich kommt – die also psychische Probleme zu Hause oder in der Arbeit haben – muss eine Ursachenforschung stattfinden. Danach kann man entscheiden, ob der Pat. die Ursachen selbst abstellen kann oder ärztliche Hilfe durch einen Psychotherapeuten oder Psychiater zur Aufarbeitung der Probleme braucht. Auch entspannende Techniken, wie z. B. autogenes Training, Tai Chi o.ä., können sich positiv auswirken.
Eine Art von Tinnitus-Therapie ist es eine spezielle Technik zu erlernen, das Ohrgeräusch zu ignorieren.
Es gibt auch noch etliche andere Methoden – man muss meist testen, welche bei dem einzelnen Patienten anspricht. Tinnitus ist eine Erkrankung die den Patienten seelisch und körperlich sehr beansprucht.
Extrakorporale Stoßwellentherapie (ESWT)
Die Stoßwellenbehandlung ist trotz langwieriger, chronischer und therapieresistenter Beschwerden eine Alternative zur Operation.
Die Stoßwellen bewirken im therapierten Gewebe eine biochemische Rückkopplung sowie eine Ausschüttung von Botenstoffen. Dadurch werden durchblutungsfördernde Prozesse eingeleitet.
Die Behandlung wird auch bei Erkrankungen, die häufig durch Kalkablagerungen entstehen, erfolgreich angewendet.
Die Verkalkung wird durch die Stoßwellenbehandlung zu feinstem „Sand“ zerrieben und kann dann vom Körper aufgenommen und auf dem Blutweg abtransportier und ausgeschieden werden.
Mit Schallwellen Ihre Erkrankung therapieren
- starke Schulterschmerzen
- schmerzhafter Golf-Ellenbogen
- schmerzhafter Tennis-Ellenbogen
- Muskelschmerzen an der Hüfte
- Archillessehnen – Schmerzen
- Fersen – Schmerzen / schmerzhafter Fersensporn
- chronisch offene Wunden
- nicht heilende Knochenbrüche
Digitale Röntgendiagnostik
Das Röntgen dient zur Feststellung von Anomalien im Körper, welche aufgrund von Symptomen und Zeichen sowie im Zusammenhang evtl. anderer Untersuchungen eine Diagnostik ergeben.
Ultraschalldiagnostik (Sonographie)
Die Sonografie ist das am weiterst verbreitete Untersuchungsverfahren in der modernen Medizin. Seit ihrer Einführung hat sich die Sonografie in fast allen medizinischen Fachrichtungen etabliert.
Vorteile gegenüber anderen diagnostischen Methoden sind:
- keine körperliche Belastung durch Strahlungen
- schnelle und unkomplizierte Untersuchung
Triggerpunkt – Technik
Die Triggerpunkt-Technik ist eine Behandlungsmethode aus der Osteopraktik. Osteopraktik ist ein in der USA entwickeltes Therapiekonzept, das verschiedene Behandlungsmethoden miteinander kombiniert: Triggerpunkt – Manipulation – Cranio-sacral – und Cranio – madibular-Therapie – MyofascialTherapie – Visceral -Therapie – Ohrakupunktur durch Elektrostimulation.
Die Diagnose und Heilung von Bewegungseinschränkungen – sog. Blockaden, die die Körperfunktionen massiv beeinträchtigen können – sind die Hauptbestandteile dieses Therapiekonzeptes.
Osteopraktik ist demzufolge ein ganzheitliches Behandlungsverfahren, das folgende Grundsätze in sich birgt: Der Körper als eine Einheit – Selbstheilungsfähigkeit, die dem Körper innewohnt – Beeinträchtigung der Selbstheilungskraft des Organismus durch Störungen im Muskel- und Skelettsystem.
Somit entstehen im Bereich des Bewegungsapparates durch Fehl- und Überbelastungen die allermeisten Schmerzen und Beschwerden durch das Auftreten von Triggerpunkten, welche Verdickungen im Muskelgewebe darstellen, und auch massive Funktionsstörungen auslösen können.
Der rote Leitfaden aller in der Osteopraktik angewandten Therapieverfahren ist die Triggerpunkt-Manipulation, die darauf abzielt, die Trigger aufzulösen oder wenigstens eine Verminderung der Reizschwelle zu erreichen.
Wichtig ist dabei für den Therapeuten und ebenso für den Patienten das Erkennen des ausstrahlenden Schmerzes – durch Manipulation des Triggers – in die direkte Umgebung, aber auch in andere Körperregionen. So kann z. B. ein Triggerpunkt im Lendenwirbelsäulenbereich durchaus Auslöser für einen Kopfschmerz sein.
Die Triggerpunkt-Manipulation ist während der Behandlung sehr schmerzhaft und kann je nach Gewebetyp auch stärkere, jedoch völlig harmlose Hämatome im Behandlungsgebiet erzeugen. Die behandelten Stellen sind für ca. 3 – 5 Tage sehr druck- und berührungsempfindlich und in manchen Fällen können sich die Muskelschmerzen in den ersten Tagen sogar verstärken.
Die Lymphe ist Gewebeflüssigkeit, das im Körper die Aufgabe hat, zusammen mit dem Blutgefäßsystem Eiweiß, Zellreste, Krankheitserreger, Fette und Wasser zu entsorgen. Die Lymphflüssigkeit wird aus dem Gewebe in die Blutgefäße transportiert.
Kommt es innerhalb des Lymphsystems zu Behinderungen (wie z. B. bei Verletzungen der Lymphbahnen nach frischen Traumen oder nach Entfernung von Lymphknoten = Filter innerhalb der Lymphbahnen) kann die Gewebeflüssigkeit nicht ausreichend in die Blutgefäße abgeleitet werden und es entsteht durch die aufgestaute Lymphe eine Schwellung, Ödem genannt.
Die Lymphdrainage bewirkt mit verschiedenen Massagegrifftechniken, dass die Lymphknoten geöffnet sind und die angestaute Lymphe aus dem Gewebe ausgestrichen wird – das Ödem geht zurück und der Zellstoffwechsel wird wieder normalisiert. Damit kann man bei dem Patienten eine Schmerzlinderung, eine Verbesserung der Beweglichkeit und durch die Verbesserung des Zellstoffwechsels eine schnellere Heilung erzielen.

Die Lymphdrainage wird mit sanften Kreisbewegungen, Pumpgriffen mit Hilfe von Daumen und Fingern, Schröpfgriffen und Drehgriffen, bei denen die Haut gegen die Unterhaut verschoben wird, durchgeführt.
Manuelle Lymphdrainage Anwendungsgebiete
Sehr erfolgreich angewendet wird die Lymphdrainage vor allem bei Krankheiten, bei denen es zu Ödemen/Stauungen von Lymphe oder Wasser im Gewebe kommt. Dazu gehören z. B. Lymphödeme, Ödeme bei rheumatischen Erkrankungen und Schwellungen nach Verletzungen.
Die Ursachen für die Funktionsstörung des Lymphsystems sind vielfältig. Es gibt eine angeborene Schwäche der Lymphgefäße. Die Lymphbahnen können aber auch durch Operationen oder Verletzungen unterbrochen sein. Ebenso sind hormonelle Störungen, rheumatische Erkrankungen oder Allergien mögliche Ursachen von Lymphödemen.
Insbesondere bei Krebspatienten können die Entfernung von Lymphknoten und Strahlentherapie häufig zu schmerzhaften Lymphödemen führen. Zusätzliche entstauende Therapiemaßnahmen sind die Kompressionstherapie durch Bandagen und Stützstrümpfe und die entstauende Bewegungstherapie. Zur Durchführung der Lymphdrainage ist eine spezielle Ausbildung notwendig. Sie muss und kann daher nur von ausgebildeten Physiotherapeuten durchgeführt werden.
Außerdem kann die Lymphdrainage auch bei folgenden Krankheiten angewendet werden: Atemwegserkrankungen mit starker Verschleimung, Nervenschmerzen und bei bestimmter Formen der Migräne.
Die Füße sind eine Miniaturlandkarte des gesamten menschlichen Körpers. Der rechte Fuß entspricht der rechten Körperhälfte, der linken Fuß der linken Körperhälfte.
Die Lebensenergie wird im chinesischen „Qi oder Chi“ genannt. Diese Energie zirkuliert im Körper und kann durch seelische und körperliche Störungen blockiert werden. In der chinesischen Medizin fließt diese Energie auf den so genannten „Meridianen“, Bahnen die den gesamten Körper durchziehen.
Nach der Theorie von Fitzgerald wird der Körper in 10 Längszonen aufgeteilt, die vom Kopf bis zu den Zehen verlaufen und sich an den Schultern bis zu den Fingerspitzen hin verzweigen. Je 5 Zonen liegen dabei links und rechts von einer senkrecht durch die Mitte des Körpers gezogene, imaginäre Linie.
Jedes Organ des menschlichen Körpers in einer oder mehreren dieser Zonen und korrespondiert mit einer Reflexzone, die sich auf den Füßen, Händen, Ohren oder auf dem Gesicht befinden.
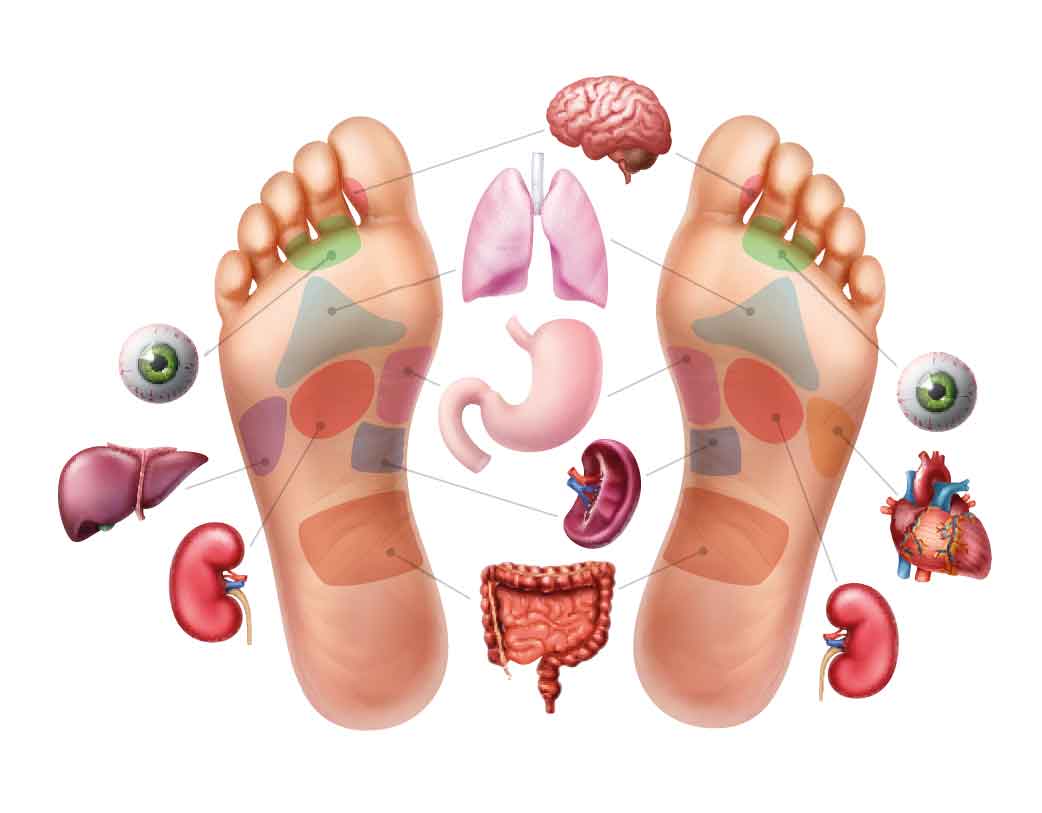
Die Physiotherapeutin Ingham erkannte die Füße als eine Miniaturlandkarte des gesamten menschlichen Körpers (rechter Fuß = rechte Körperhälfte, linker Fuß = linke Körperhälfte), paarig angelegte Organe haben auf beiden Füßen Reflexzonen. Einmalig angelegte Organe haben die Reflexzone auf der jeweiligen Seite.

